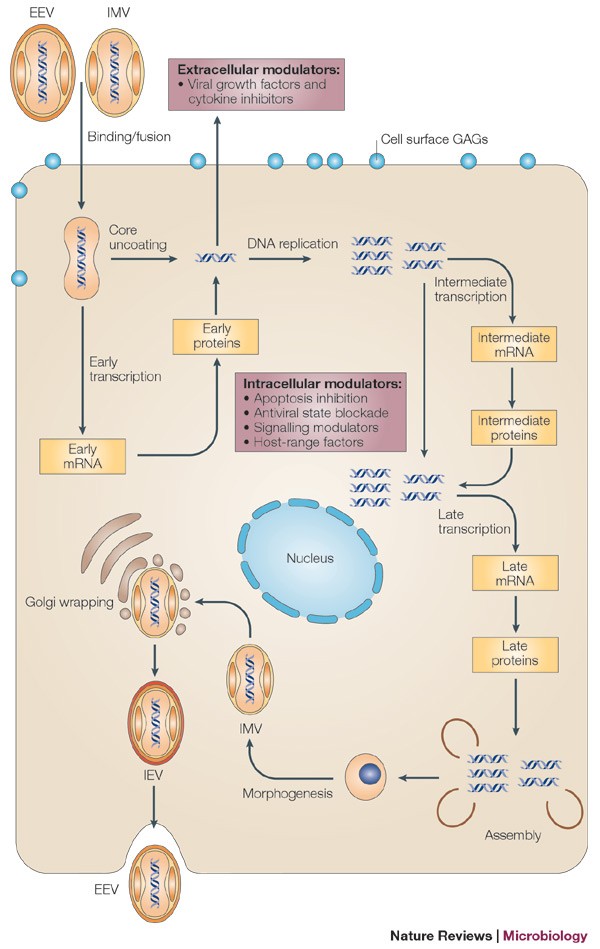
آبله میمونی (Monkey Pox)چیست؟
آبله میمونی
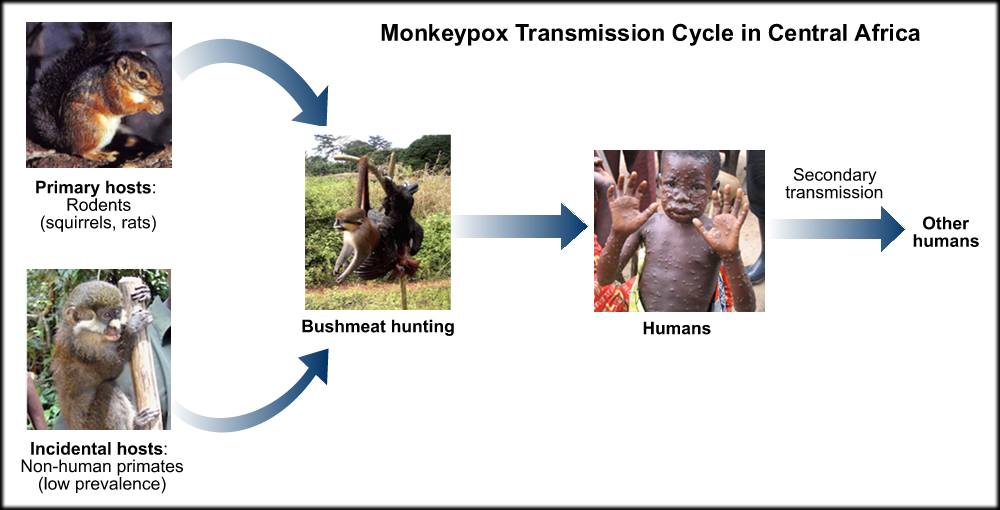
تاریخچه آبله میمونی بر میگردد به تابستان سال 1958 که در میمونهای نگه داری شده در یک مرکز تحقیقاتی در کشور دانمارک، تشخیص داده شد و به این دلیل به نام آبله میمونی نامیده شد. منشا این میمونهای مبتلا شده از کشور سنگاپور بوده است. در سال 1970، زمانی که بشر در حال مبارزه با آبله انسانی(small pox) بود، در یک پسر بچه 9 ماهه علائمی شبیه آبله مشاهده گردید ولی با نوع قبلی کمی تفاوت دار بود که بعد از آن به صورت اسپورادیک در آفریقای مرکزی و غربی دیده شد. گزارشات انسانی ابتلا به آبله میمونی، در خارج آفریقا در سال 2003 در کشور آمریکا، متعاقب انتقال موشهای رت آلوده از آفریقا (غنا) اتفاق افتاد، در کنار این جونده دیگری به نام Prairie dog مبتلا به آبله میمونی شد و علائم تب، سرفه، کاهش اشتها، بثورات را نشان داد که انتقال به انسان از طریق این جونده صورت گرفت.

در سالهای بعد مشاهداتی از بیماری با ارتباط با قاره آفریقا و سفر به کشور نیجیریه دیده شد و نهایتا در سال 2021 رنج افراد مبتلا رو به افزایش گذاشت.
در بررسی سیر بیماری برای این ویروس، دو رده ژنتیکی (Clade) را در نظر می گیرند: رده ژنتیکی مرکز آفریقا (کنگو) با قابلیت بیماریزایی و کشندگی بیشتر و رده ژنتیکی غرب آفریقا (نیجیریه) با قابلیت بیماری زایی و کشندگی کمتر. با گذشت زمان طغیانها (Outbreaks) افزایش یافت و میانگین سن ابتلا به آبله گاوی از 4 سال به 21 سال رسید که نبود ایمنی جمعی یکی از دلایل اصلی افزایش است.
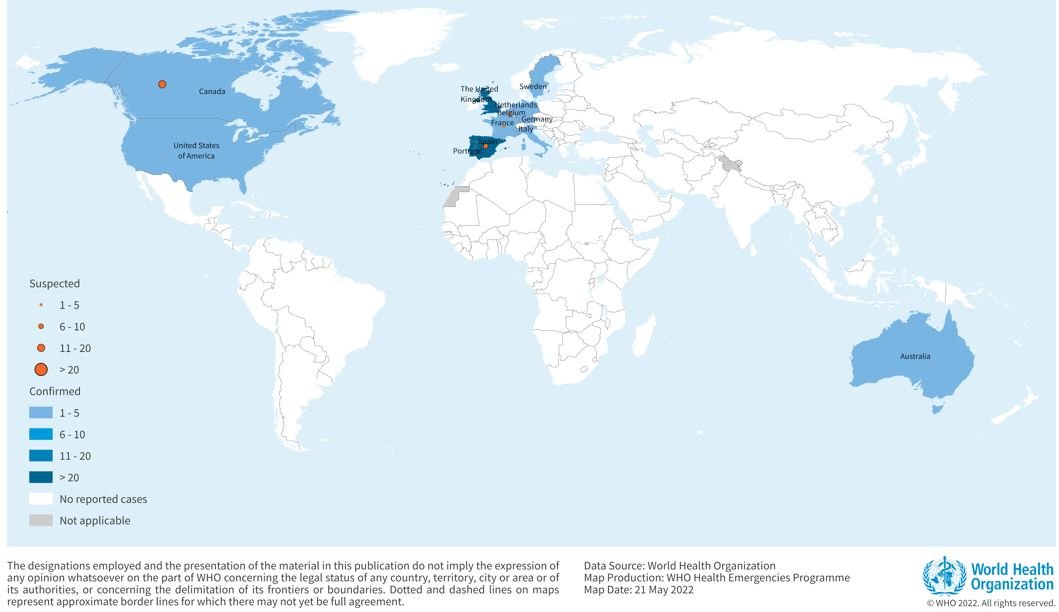
در سال 2022 روند بیماری تغییر پیدا کرد و از نظر تعداد و دامنه بیماری و منطقه جغرافیایی در گیر با نوع های قبلی آبله میمونی فرق کرد. تعداد بیماران افزایش یافت و کشورهای درگیر هم افزایش یافت. اینکه چرا یک بیماری از حالت اسپورادیک و گاها در آفریقا اندمیک، به حالت اپیدمیک درآمده، مسئلهای هست که WHO هنوز بیانیه واضح و جامعی برای آن نداده است و در حال تحقیق در جوانب مختلف این موضوع هستند ولی یک گزینه تماس پوستی افراد آلوده دارای رفتار پر خطر جنسی (به ویژه هم جنس گرایان مرد) را جز یکی از روش های که به انتشار و انتقال انسان به انسان کمک می تواند بکند تخمین زده اند. در کنار نبود ایمنی جمعی، برخی مطالعات اشاره به وجود پلی مرفیسم در نوکلئوتیدهای ویروس آبله میمونی جدیدا انتشار یافته در مقایسه با ویروس های آبله میمونی سنوات گذشته، داشته اند، ولی اینکه چقدر در بروز انتقال انسان با انسان دارای تاثیر باشد هنوز جای بحث دارد.
با این حال، این ویروس یکی از اعضای خانوادهای Poxviridaeاست که در انسان و سایر مهرهداران و همچنین در بندپایان ایجاد بیماری میکنند. خانواده پاکس ویریده، به دو زیر خانواده تقسیم می شود: کوردوپاکس ویرینه (پاکس ویروس های مهره داران) و انتوموپاکس ویرینه (پاکس ویروس های بندپایان). از مهمترین بیماریهای ایجاد شده توسط پاکسویروسها میتوان به آبله، واکسینیا، آبله میمونی، مولوسکوم کونتاجیوزوم، آبله گاوی، اورف و تاناپاکس اشاره کرد. آبله و مولوسکوم کونتاجیوزوم مخصوص انسان بوده اما بقیه زئونوز (مشترک بین انسان و حیوان) میباشند. ژنوم این ویروسها از نوع DNA ویروسی دورشتهای خطی بوده که دارای رونوشتهای معکوس انتهایی با طول متغیر است، رشتههای آن در دو انتها به وسیلهی حلقههایی به شکل سنجاق سر به هم متصل میباشند. پاکسویروسها ویروسهای بزرگی هستند که به غیر از میکروسکوپ الکترونی با میکروسکوپ نوری هم قابل مشاهده هستند.
این ویروسها به محض اینکه وارد سلول می شوند چون بسته کامل آنزیمی را با خودشان می آورند به تنهایی در سیتوپلاسم تکثیر میکنند و مکانیسم های متنوع و متعددی برای فرار از سیستم ایمنی دارند. دوره کمون بیماری به طور معمول 13-6 روز بوده و گاها طیف بین 21-5 روز هم در بر می گیرد. وقتی که ویروس وارد بدن فرد شد از طریق نازوفارنکس و اوروفارنکس میتواند به غدد لنفاوی مهاجرت کند و یک تکثیر اولیه را داشته باشد. بعد از تکثیر اولیه ویروس یک ویرمی اولیه را میدهد که وارد خون میشود و 4-3 روز بعد از عفونت با ویروس رخ میدهد. بخاطر این ویرمی اولیهای که ایجاد میکند توانایی انتشار در بدن را دارد و در مناطق مختلف بدن (مغز استخوان، طحال و... ) رفته و در آنجا شروع به تکثیر میکند. پس از ویرمی اولیه، ویروس یک ویرمی ثانویه با لود بالاتر و البته موثرتر 12-8 روز بعد از عفونت پیدا میکند که این ویرمی ثانویه دقیقا با بروز علائم بالینی ویروس مانند تب مصادف است؛ و در این مرحله ویروس خودش را در موکوس اوروفارنژیال پنهان میکند و همچنین میتواند خودش را در رگهای خونی کوچک گرد قرار دهد. بروز این ویرمی ثانویه و پنهان شدن ویروس در این مناطق، مصادف با ایجاد راشهایی در سطح بدن هستند که همان وزیکولهایی است که به عنوان علائم آبله شناسایی میشود.
برای تشخیص آبله میمونی یکی از توصیه هایی که میشود این است که توسط پرسنل مجرب و کارآزموده نمونه گیری صورت گیرد و هم اینکه استفاده از پرسنلی که نسبت به آبله دارای ایمنی باشند به مراتب بهتر است. رعایت تمامی شرایط ایمنی برای کار با نمونه عفونی بسیار حائز اهمیت است. بهترین استاندارد تشخیصی، وجود اسیدنوکلئیکهای ویروس در نمونه مورد بررسی است که با روش PCR و Real-time PCR میتواند صورت بگیرد که CDC بهترین روش تشخیصی را PCR به همراه تعیین توالی (Sequencing) بر شمرده است. البته از میکروسکوپ الکترونی یا تستهای آنتی ژن-آنتی بادی برای روش ایمونوفلورسانس هم برای تشخیص میتوان بهره برد که روشهای ژنتیکی کاملترین و مطمئنترین هستند. برای تهیه نمونه هم اخذ سواب از ناحیه ناروفارنکس و اوروفارنکس (به مدت 1-4 روز در مرحله تب) و هم چنین از بثورات (ناحیه داخل وزیکول در وهله اول و در صورت خشک بودن از پوسته های خشک،2-4 هفته ) صورت میگیرد. البته در حالت ریکاوری بیمار، از سرم هم میتوان نمونه گیری کرد که ظرف چند روز تا چند هفته است ولی خیلی کاربردی نیست. دردوره کمون 21-5 روز نیاز به نمونه گیری نیست.
به غیر از انتقال از حیوان آلوده به انسان، راه انتقال انسان به انسان از طریق تنفسی به صورت هوابرد اصولا برای آبله به دلیل بزرگی و معلق ماندن در هوا مطرح نمی شود ولی انتقال از طریق قطرات تنفسی و بزاق آلوده معلق در هوا که قابلیت انتقال مسافت طولانی در هوا را ندارد، فاصله خیلی نزدیک و زمان هم طولانی باشد محتمل است. چرخه انسان به انسان در مورد آبلههای به وقوع پیوسته در قبل بسیار محدود بوده ولی انتقال از مادر به جنین از راه جفت امکان پذیر بوده است. در مواردی که خطر آئروسل بودن ممکن است وجود داشته باشد مثل سانتریفیوژ نمونه مشکوک در ظرف باز، گفته میشود که در صورت رعایت ننمودن اصول ایمنی کار با نمونه آلوده میتواند با درصد کمی احتمال آلوده شدن به ویژه برای پرسنل آزمایشگاهی که در حال کار با نمونه هستند صورت بگیرد. تماس پوستی در افراد پر مخاطره جنسی در صورت آلوده شدن( هم جنس گرایان) نیز به عنوان یکی از عوامل احتمالی تماس فرد به فرد و انتقال ویروس میتواند در نظر گرفته شود.
به هرحال در پیشگیری و کنترل، بحث رعایت استانداردها ( شستن دست ها قبل و بعد، ماسک، گان، دستکش لاتکس، عینک محافظ چشم و....)، تماس و انتقال قطرهای حائز اهمیت است. فرد مبتلا به آبله گاوی باید در اتاق ایزوله بستری شود. وسایل و ظروف بیمار ترجیحا یک بار مصرف و پس از مواجه با رعایت اصول انهدام لوازم آلوده جمع آوری و دور ریخته شود و در صورت عدم استفاده از اقلام و ظروف یک بار مصرف، رعایت شرایط استریل پس از تماس بیمار با کلیه ظروف و وسایل کاملا صورت گیرد.
تعاریفی برای موارد مبتلا به آبله وجود دارد که موارد مشکوک را به هر فرد در هر رنج سنی با بثورات پوستی با یک یا چند تا از علائم سر درد، شروع تب حاد (38/5)، لنفادنوپاتی، درد عضلانی، کمر درد، ضعف شدید در نظر میگیرد که از لحاظ آبله مرغان، سرخک، دانگ، سفلیس اولیه یا ثانویه، شانکروئید، لنفوگرانولوم، زیکا، مولوسکوم کونتاژیوزوم و آلرژی رد شده باشد. موارد محتمل (Probable case) علاوه بر اینکه شامل حال تعریف مشکوک شده است یک یا چند از علائم زیر را دارا باشد:
- ارتباط اپیدمیولوژیک (مواجه چهره به چهره، از جمله پرسنل بهداشت و درمان بدون تجهیزات حفاظت فردی چشم و تنفسی)، تماس مستقیم با پوست و ضایعات پوستی، تماس با وسایل آلوده و مصرفی مورد محتمل یا قطعی آبله میمونی ظرف 21 روز قبل از شروع علائم
- سابقه سفر به کشور آندمی آبله میمونی در 21 روز قبل از بروز علائم یا تماس نزدیک با افراد مسافر از کشور های آندمیک در 21 روز گذشته
- دارا بودن شریک جنسی متعدد یا مجهول در 21 روز قبل از بروز علائم
- نتیجه مثبت آزمایشگاهی سرولوژی ارتوپاکس در صورت عدم وجو واکسیناسیون یا سایر مواجهات شناخته شده ویروس ارتوپاکس
- بستری در بیمارستان به علت بیماری
مورد قطعی فردی است که با تعریف موارد محتمل و مشکوک مطابقت دارد + تایید آزمایشگاهی Monkey pox
در ایران تا کنون هیچ گونه گزارش موارد مشکوک تا کنون وجود نداشته است ولی در صورت لزوم نمونه گیری از موارد محتمل صورت میگیرد.
برای درمان، هم واکسیناسیون وجود دارد و هم دارو. واکسیناسیون عمومی نیست و برای گروه های خاص و افراد خاص به صورت محدود صورت میگیرد. FDA چند دارو را برای مقابله آبله پیش نهاد کرده است که tecovirimat(TPOXX)، brincidofovir(TEMBEXA) از جمله آنها است. داروی دیگری در حال گرفتن تاییده از FDA است، Cidofovir است. دو واکسن ACAM2000 و JYNNEOS (Imvanex) توسط FDA تایید شدهاند و یک واکسن هم با نام Aventis Pasteur Vaccine (APV) که هنوز دارای تاییده FDA نیست، نیز وجود دارد.
* برگرفته از خلاصه مطالب بیان شده در وبینار Monkeypox outbreak in nonendemic countries برگزار شده در مرکز تحقیقات زئونوز دانشگاه علوم پزشکی تهران



نظر دهید