مرور کلی بر آبله میمونی

آبله میمونی (Monkey pox)
نمای کلی (Overview)
Monkey pox یا Mpox یک بیماری عفونی است که می تواند باعث بثورات دردناک، بزرگ شدن غدد لنفاوی، تب، سردرد، درد عضلانی، کمردرد و کم انرژی شود. اکثر مردم به طور کامل بهبود می یابند، اما برخی بسیار بیمار می شوند.
Mpox توسط ویروس آبله میمون (MPXV) ایجاد می شود. این یک ویروس DNA دو رشته ای پوشش دار از جنس Orthopoxvirus در خانواده Poxviridae است که شامل واریولا، آبله گاوی، واکسینیا و سایر ویروس ها می باشد. دو دسته مجزا از ویروس وجود دارد: کلاد I (با زیرشاخه های Ia و Ib) و کلاد II (با زیرشاخه های IIa و IIb).
شیوع جهانی کلاد IIb در سال 2022 آغاز شد و تا به امروز در برخی از کشورهای آفریقایی ادامه دارد. همچنین شیوع فزاینده ای از clades Ia و Ib وجود دارد که جمهوری دموکراتیک کنگو و سایر کشورهای آفریقا را تحت تأثیر قرار می دهد. از آگوست 2024، کلاد Ib فراتر از آفریقا نیز شناسایی شده است. مخزن طبیعی ویروس ناشناخته است، اما پستانداران کوچک مختلفی مانند سنجاب و میمون حساس هستند.
انتقال (Transmission)
Mpox از فردی به فرد دیگر عمدتاً از طریق تماس نزدیک با فردی که دارای mpox است، از جمله اعضای یک خانواده، سرایت میکند. تماس نزدیک شامل تماس پوست به پوست (مانند لمس کردن یا رابطه جنسی) و تماس دهان به دهان یا دهان به پوست (مانند بوسیدن) است و همچنین میتواند شامل حضور چهره به چهره با فردی باشد که مبتلا به mpox است. (مانند صحبت کردن یا نفس کشیدن نزدیک به یکدیگر که می تواند ذرات تنفسی عفونی ایجاد کند). افرادی که دارای چندین شریک جنسی هستند در معرض خطر بیشتری برای ابتلا به mpox هستند. افراد همچنین می توانند از طریق اشیاء آلوده مانند لباس یا کتانی، از طریق صدمات ناشی از سوزن در مراقبت های بهداشتی یا در محیط های اجتماعی مانند سالن های تاتو، به mpox مبتلا شوند.

در دوران بارداری یا تولد، ویروس ممکن است به جنین منتقل شود. ابتلا به mpox در دوران بارداری می تواند برای جنین یا نوزاد تازه متولد شده خطرناک باشد و می تواند منجر به از دست دادن بارداری، مرده زایی، مرگ نوزاد و یا عوارضی برای والدین شود. انتقال mpox از حیوان به انسان از حیوانات آلوده به انسان در اثر گاز گرفتن یا خراشیدگی یا در حین فعالیت هایی مانند شکار، پوست انداختن، به دام انداختن، پخت و پز، بازی با لاشه یا خوردن حیوانات رخ می دهد. مخزن حیوانی ویروس آبله میمون ناشناخته است و مطالعات بیشتر در حال انجام است.
علائم و نشانه ها (Signs and symptoms)
Mpox علائم و نشانههایی را ایجاد میکند که معمولاً در عرض یک هفته شروع میشوند، اما میتوانند 1 تا 21 روز پس از مواجهه شروع شوند. علائم معمولاً 2 تا 4 هفته طول می کشد اما ممکن است در افرادی که سیستم ایمنی ضعیفی دارند بیشتر طول بکشد.
علائم رایج mpox عبارتند از:
- کهیر
- تب
- گلو درد
- سردرد
- دردهای عضلانی
- کمر درد
- انرژی کم
- غدد لنفاوی متورم

تحقیقات بیشتری در مورد چگونگی انتشار mpox در طول شیوع در شرایط مختلف و در شرایط مختلف مورد نیاز است.
برای برخی افراد، اولین علامت mpox بثورات پوستی است، در حالی که برخی دیگر ممکن است ابتدا تب، درد عضلانی یا گلودرد داشته باشند.
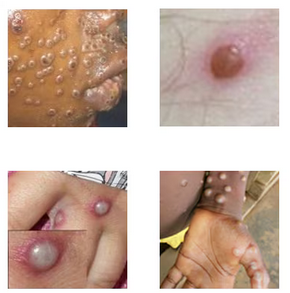
بثورات mpox اغلب از صورت شروع می شود و در بدن پخش می شود و تا کف دست ها و کف پا گسترش می یابد. همچنین میتواند در سایر قسمت های بدن که در آن تماس برقرار شده است، مانند اندام تناسلی شروع شود. این به صورت یک زخم مسطح شروع می شود که به یک تاول پر از مایع تبدیل می شود که ممکن است خارش یا دردناک باشد. با بهبودی بثورات، ضایعات خشک می شوند، پوسته پوسته می شوند و می ریزند. برخی افراد ممکن است یک یا چند ضایعه پوستی داشته باشند و برخی دیگر صدها یا بیشتر داشته باشند. اینها می توانند در هر جایی از بدن ظاهر شوند، از جمله:
- کف دست و کف پا
- صورت، دهان و گلو
- کشاله ران و نواحی تناسلی مقعد
برخی افراد تورم دردناک راست روده خود (پروکتیت) یا درد و مشکل در هنگام ادرار کردن (دیسوریا) یا هنگام بلع دارند.
افراد مبتلا به mpox می توانند تا زمانی که همه زخم ها بهبود یافته و لایه جدیدی از پوست تشکیل شود، این بیماری را به دیگران منتقل کنند. برخی از افراد میتوانند بدون ایجاد هیچ علامتی آلوده شوند. اگرچه دریافت mpox از فردی که بدون علامت است (علائم را نشان نمی دهد) گزارش شده است، اطلاعات در مورد میزان شایع بودن آن هنوز محدود است.
کودکان، افراد باردار و افراد با سیستم ایمنی ضعیف، از جمله افرادی که با HIV زندگی می کنند که به خوبی کنترل نشده است، در معرض خطر بیشتری برای بیماری جدی و مرگ به دلیل عوارض ناشی از mpox هستند.
برخی از افراد مبتلا به mpox بسیار بیمار می شوند. به عنوان مثال، پوست می تواند با باکتری آلوده شود و منجر به آبسه یا آسیب جدی به پوست شود. سایر عوارض عبارتند از ذات الریه. عفونت قرنیه با از دست دادن بینایی؛ درد یا مشکل در بلع؛ استفراغ و اسهال که باعث کم آبی یا سوء تغذیه می شود. و عفونت های خون (سپسیس)، مغز (آنسفالیت)، قلب (میوکاردیت)، رکتوم (پروکتیت)، اندام های تناسلی (بالانیت) یا مجاری ادراری (اورتریت). Mpox در برخی موارد می تواند کشنده باشد.
تشخیص (Diagnosis )
شناسایی mpox می تواند دشوار باشد زیرا سایر عفونت ها و شرایط ممکن است مشابه به نظر برسند. تشخیص mpox از آبله مرغان، سرخک، عفونت های باکتریایی پوست، گال، تبخال، سیفلیس، سایر عفونت های مقاربتی و آلرژی های مرتبط با دارو بسیار مهم است. فرد مبتلا به mpox ممکن است همزمان عفونت مقاربتی دیگری مانند سیفلیس یا تبخال داشته باشد. از طرف دیگر، یک کودک مشکوک به mpox نیز ممکن است آبله مرغان داشته باشد. به این دلایل، آزمایش برای افراد کلیدی است تا در اسرع وقت مراقبت شوند و از بیماری شدید و گسترش بیشتر جلوگیری کنند.
تست آزمایشگاهی ترجیحی برای mpox، تشخیص DNA ویروسی با واکنش زنجیره ای پلیمراز (PCR) است. بهترین نمونههای تشخیصی مستقیماً از بثورات پوستی، مایع یا پوستهها گرفته میشوند که با سواب جمعآوری میشوند. در صورت عدم وجود ضایعات پوستی، آزمایش را می توان با استفاده از سواب یا گلو یا مقعد انجام داد. آزمایش خون توصیه نمی شود. روش های تشخیص آنتی بادی ممکن است مفید نباشند زیرا بین ارتوپاکس ویروس های مختلف تمایز قائل نمی شوند.
آزمایش HIV باید به بزرگسالان مبتلا به mpox و کودکان در صورت لزوم ارائه شود. آزمایشهای تشخیصی برای سایر بیماریها باید در صورت امکان در نظر گرفته شوند، به عنوان مثال، واریسلا زوستر (VZV)، سیفلیس و تبخال.
درمان و واکسیناسیون (Treatment and vaccination )
هدف از درمان mpox مراقبت از بثورات، مدیریت درد و جلوگیری از عوارض است. مراقبت های اولیه و حمایتی برای کمک به مدیریت علائم و جلوگیری از مشکلات بیشتر مهم است. دریافت واکسن mpox می تواند به جلوگیری از عفونت (پیشگیری قبل از مواجهه) کمک کند. برای افرادی که در معرض خطر ابتلا به mpox هستند، به ویژه در هنگام شیوع توصیه می شود.
گروه هایی که ممکن است در معرض خطر بالای mpox باشند عبارتند از:
- کارکنان بهداشت و مراقبت در معرض خطر قرار گرفتن در معرض
- افرادی که در همان خانواده یا جامعه نزدیک با افرادی که مبتلا به mpox هستند، از جمله کودکان؛
- افرادی که چندین شریک جنسی دارند، از جمله مردانی که با مردان رابطه جنسی دارند.
- کارگران جنسی از هر جنسیتی و مشتریانشان
این واکسن همچنین می تواند پس از تماس فرد با فردی که به mpox (پیشگیری پس از مواجهه) مبتلا شده است، تزریق شود. در این موارد، واکسن باید کمتر از 4 روز پس از تماس با فرد مبتلا به mpox تزریق شود. واکسن را می توان تا 14 روز تزریق کرد اگر علائمی در فرد ایجاد نشود. برخی از داروهای ضد ویروسی مجوز استفاده اضطراری را در برخی کشورها دریافت کردهاند و در آزمایشهای بالینی در حال ارزیابی هستند. تا به امروز، هیچ درمان ضد ویروسی موثر اثبات شده ای برای mpox وجود ندارد. تداوم ارزیابی درمان ها در آزمایشات بالینی قوی و تمرکز بر بهینه سازی مراقبت های حمایتی برای بیماران یک اولویت است. افراد مبتلا به HIV و mpox باید به درمان ضد رتروویروسی خود (ART) ادامه دهند. ART باید ظرف 7 روز پس از تشخیص HIV شروع شود.
خودمراقبتی و پیشگیری (Self-care and prevention)
اکثر افراد مبتلا به mpox ظرف 2 تا 4 هفته بهبود می یابند. کارهایی که باید برای کمک به علائم و جلوگیری از انتقال mpox به دیگران انجام دهید:
کارهایی که باید انجام دهید:
- برای مشاوره با ارائه دهنده مراقبت های بهداشتی خود تماس بگیرید؛
- در صورت امکان در خانه و در اتاق خود با تهویه مناسب بمانید.
- دست ها را اغلب با آب و صابون یا ضدعفونی کننده دست بشویید، به خصوص قبل یا بعد از لمس زخم ها.
- در اطراف افراد دیگر ماسک بزنید و ضایعات را بپوشانید تا زمانی که بثورات شما بهبود یابد.
- پوست را خشک و بدون پوشش نگه دارید (مگر اینکه در اتاقی با شخص دیگری باشید).
- از دست زدن به وسایل در فضاهای مشترک خودداری کنید و مکان های مشترک را مرتب ضدعفونی کنید.
- از شستشوی آب نمک برای زخم های دهان استفاده کنید.
- حمام گرم با جوش شیرین یا نمک اپسوم برای زخم های بدن. و
- از داروهای بدون نسخه برای درد مانند پاراستامول (استامینوفن) یا ایبوپروفن استفاده کنید.
کارهایی که نباید انجام دهید:
ترکاندن تاول یا خراشیدن زخم : تاولهای خراشیده یا زخمهایی که میتوانند بهبود را کند کنند، بثورات را به سایر قسمتهای بدن گسترش دهند و باعث عفونی شدن زخمها شوند.
یا نباید نواحی دارای زخم را بتراشید تا زمانی که دلمه ها بهبود یابد و پوست جدیدی در زیر آن داشته باشید (این کار می تواند بثورات را به سایر قسمت های بدن گسترش دهد).
برای جلوگیری از انتشار mpox به دیگران، افراد مبتلا به mpox باید در خانه و در صورت نیاز در طول دوره عفونی (از شروع علائم تا بهبود ضایعات و ریزش دلمه ها) در خانه و یا در بیمارستان ایزوله شوند. پوشاندن ضایعات و پوشیدن ماسک مناسب در حضور دیگران ممکن است به جلوگیری از انتشار کمک کند. استفاده از کاندوم در حین رابطه جنسی به کاهش خطر ابتلا به mpox کمک می کند، اما از انتقال پوست به پوست یا تماس دهان به پوست جلوگیری نمی کند. در صورت داشتن رابطه جنسی، به مدت 12 هفته (حدود 3 ماه) پس از بهبودی، به عنوان یک اقدام احتیاطی از کاندوم استفاده کنید.
استراحت از فعالیت جنسی با شرکای جدید در طول دوره های افزایش انتقال می تواند خطر ابتلا به mpox را کاهش دهد. کسانی که با فرد مبتلا به mpox تماس داشته اند باید علائم و نشانه ها را به مدت 21 روز (3 هفته) تحت نظر داشته باشند و اقدامات احتیاطی مانند اجتناب از فعالیت جنسی در این دوره را انجام دهند.
کارکنان بهداشتی باید اقدامات پیشگیری و کنترل عفونت را برای محافظت از خود در حین مراقبت از بیماران مبتلا به mpox با پوشیدن تجهیزات حفاظت فردی مناسب (PPE) (مانند دستکش، روپوش، محافظ چشم و ماسک تنفسی) و رعایت پروتکل برای پاک کردن ایمن ضایعات برای آزمایشهای تشخیصی و رعایت پروتکل رعایت کنند. دست زدن به اجسام تیز مانند سوزن.
طغیان ها (Outbreaks )
ویروس آبله میمون در دانمارک (1958) در میمون هایی که برای تحقیق نگهداری می شدند کشف شد. اولین مورد انسانی گزارش شده از mpox یک پسر نه ماهه در جمهوری دموکراتیک کنگو (1970) بود. پس از ریشه کنی آبله در سال 1980 و پایان واکسیناسیون آبله در سراسر جهان، mpox به طور پیوسته در مرکز، شرق و غرب آفریقا ظهور کرد. از آن زمان، mpox به طور پراکنده در مرکز و شرق آفریقا (کلاد I) و غرب آفریقا (کلاد II) گزارش شده است. در سال 2003، یک شیوع در ایالات متحده آمریکا به حیوانات وحشی وارداتی (کلاد II) مرتبط بود. از سال 2005، هر ساله هزاران مورد در جمهوری دموکراتیک کنگو گزارش می شود. در سال 2017، mpox دوباره در نیجریه ظهور کرد و همچنان بین مردم در سراسر کشور و مسافران به مقصدهای دیگر گسترش می یابد. اطلاعات مربوط به موارد مشکوک و تایید شده گزارش شده تا سال 2021 موجود است و داده های مربوط به موارد تایید شده آزمایشگاهی از سال 2022 تا امروز نیز موجود می باشد.
در ماه مه 2022، شیوع mpox به طور ناگهانی و به سرعت در سراسر اروپا، قاره آمریکا و سپس هر شش منطقه WHO ظاهر شد. شیوع جهانی عمدتاً (و نه تنها) همجنسگرایان، دوجنسگراها و سایر مردانی را که با مردان رابطه جنسی دارند، تحت تأثیر قرار داده است و از طریق شبکههای جنسی از فرد به فرد سرایت کرده است. اطلاعات بیشتر در مورد شیوع جهانی در اینجا موجود است، از جمله اطلاعاتی در مورد واکنش های جامعه برای کنترل شیوع. در سال 2022، شیوع mpox به دلیل کلاد I در اردوگاه های پناهندگان در جمهوری سودان رخ داد. از سال 2022، افزایش موارد ابتلا به mpox و مرگ و میر در جمهوری دموکراتیک کنگو نیز مشاهده شده است. در برخی از مناطق کشور، شاخه جدیدی از کلاد I به نام کلاد Ib از فرد به فرد در حال انتشار است. از اواسط سال 2024، کلاد در کشورهای دیگر نیز گزارش شده است. بیش از 120 کشور بین ژانویه 2022 تا اوت 2024 mpox را گزارش کرده اند که بیش از 100000 مورد تایید شده آزمایشگاهی گزارش شده و بیش از 220 مورد مرگ در میان موارد تایید شده گزارش شده است.
تهیه و تنظیم: دکتر زهرا رجبی



نظر دهید